绒毛膜羊膜炎——隐匿的母胎杀手
作者:刘睿
来源:医学界妇产科频道
绒毛膜羊膜炎主要是指孕期各种病原体通过生殖道或血液经胎盘介导的非特异性感染,常侵及羊膜腔、胎盘及蜕膜组织。绒毛膜羊膜炎可增加孕妇早产、晚期流产以及胎膜早破的发生率,在胎儿则可导致胎儿宫内窘迫、胎死宫内等风险。
今天小编就从绒毛膜-羊膜炎相关的生理-病理生理改变和临床处理跟大家聊聊这一隐匿的母胎杀手!
绒毛膜-羊膜炎的生理-病理-生理特点
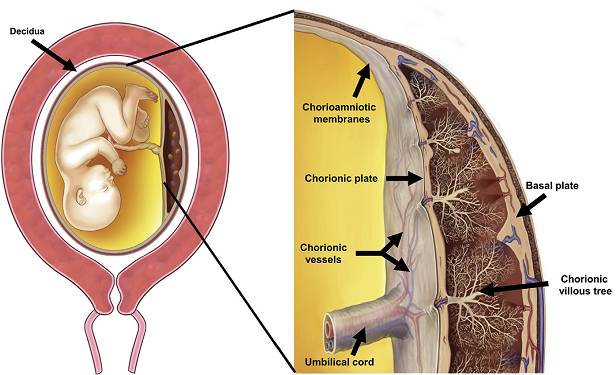
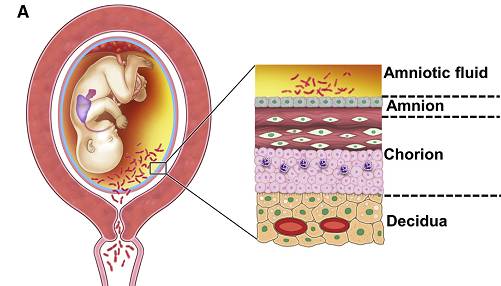
绒毛膜和羊膜是胎盘(膜)的重要组成部分。绒毛膜由滋养层和胚外中胚层的壁层构成,羊膜是附着在胎盘胎儿表面的半透明膜。脐带作为连接胎儿与绒毛膜-羊膜的生命枢纽在传输母胎之间营养物质的同时,也有潜在传播病原体的风险(见 图1)。
(图1)
绒毛膜羊膜炎的发病具有机会致病性,当母体免疫力较差、阴道防御力差时,各种病原体的数量和释放毒素的毒力累积到一定程度,病原体便会通过生殖道逆行感染或血行感染引起羊膜及羊膜腔感染,导致绒毛膜羊膜炎。
绒毛膜羊膜炎发病的主要病因及诱因
1.TORCH感染:是病毒性绒毛膜羊膜炎的主要来源;
2.B族溶血性链球菌感染、细菌性阴道病(厌氧杆菌&加德纳菌):非特异性细菌性绒毛膜炎主要来源;
3.淋球菌、梅毒螺旋体、衣原体感染、HIV病毒:性病病原体主要来源;
4.绒毛活检、羊穿、胎儿镜、宫颈环扎:医源性绒毛膜羊膜炎;
5.胎膜早破:阴道及羊膜本身的炎症导致胎膜早破,破水之后炎症上行感染形成恶性循环。
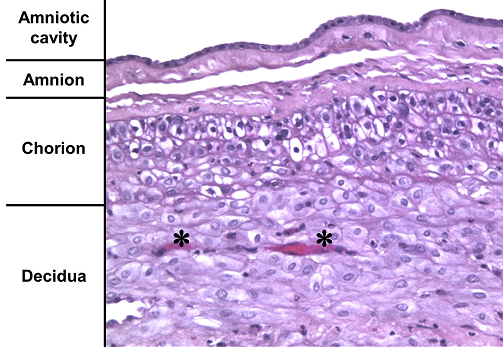
(正常的绒毛膜-羊膜:由上向下依次是羊膜腔、羊膜、绒毛膜、蜕膜及蜕膜血管)
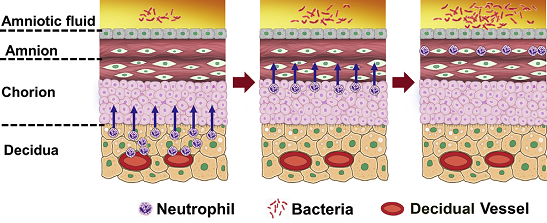
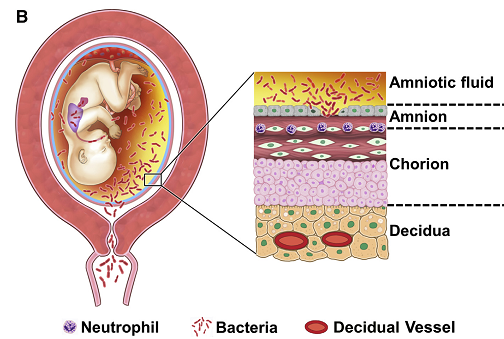
(病原体感染胎盘后中性粒细胞&病原体依次经绒毛膜、羊膜向羊膜腔蔓延转移)
绒毛膜羊膜炎分期
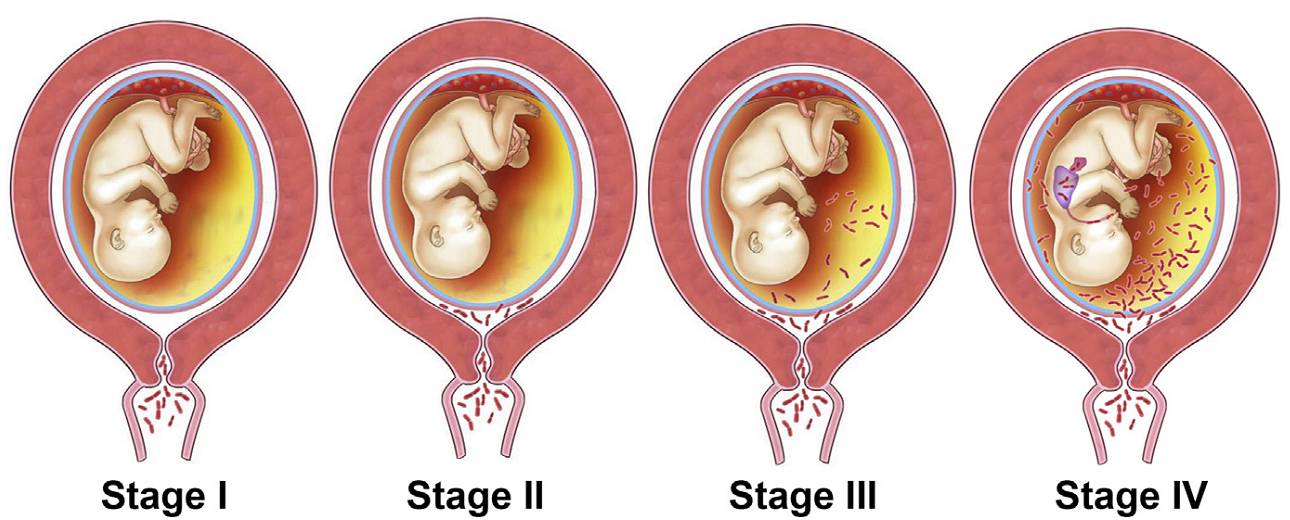
根据病原体感染的时间与部位,可分为4期:
Ⅰ期:轻度急性绒毛膜下炎,微量中性粒细胞、病原体浸润绒毛膜板下的纤维蛋白;
Ⅱ期:中度急性绒毛膜羊膜炎,少量中性粒细胞浸润、病原体胎盘表面或胎膜的绒毛膜间质,可伴有片状或轻到中度胎儿血管炎、脐静脉炎及脐动脉炎;
Ⅲ期:重度坏死性急性绒毛膜羊膜炎,中量中性粒细胞、病原体浸润绒毛膜板或胎膜的绒毛膜羊膜,并伴有重度胎儿血管炎、坏死性脐带炎;
Ⅳ期:极重度坏死性急性绒毛膜羊膜炎,大量中性粒细胞、病原体可通过胎儿任一部位侵及、损伤胎儿,导致胎死宫内,可并发母体脓毒血症。
(羊膜腔内感染的蔓延与进展)
绒毛膜羊膜炎对母-胎-新生儿的危害:
1.母体:早产、流产、死胎、难产、剖宫产率增加且术后出血、感染、盆腔脓肿、子宫内膜炎发病率增加;
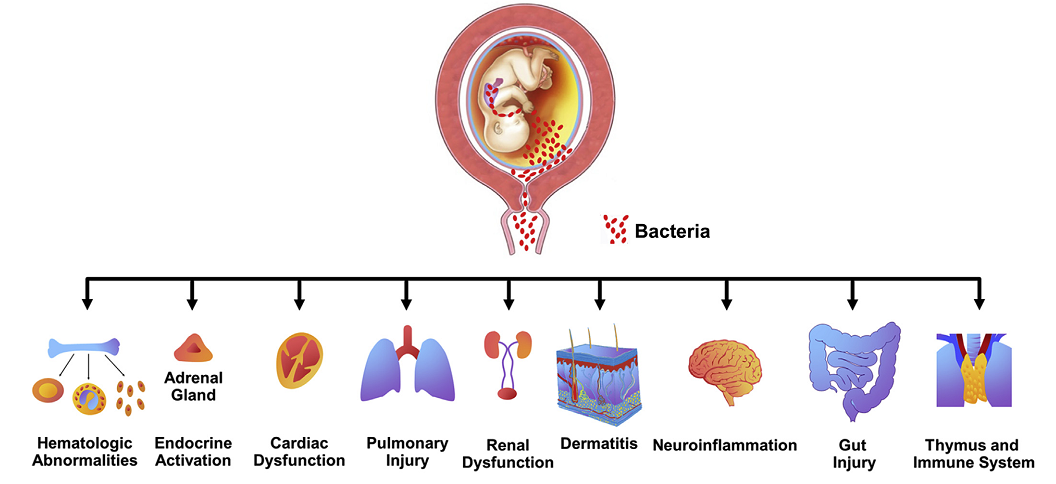
2.胎儿:病原体侵及胎儿不同靶器官导致相应器官损害的临床表现,以呼吸窘迫和急性脐带炎为主;
3.新生儿:宫内胎儿损害的延续,可表现为新生儿窒息、脐带炎、肺炎、脑膜炎、脑瘫、败血症。
(病原体感染羊膜腔后对胎儿靶器官的损害)
绒毛膜羊膜炎诊断
主要是根据临床症状,首先须出现母亲发热(≥37.8℃),在排除了泌尿系感染,呼吸道感染,阑尾炎等后,伴发下述任何一项指标即可诊断:
(1)、孕妇心动过速(HR≥100~120/min)——排除麻醉、疼痛及药物因素;
(2)、胎儿心动过速(FHR≥160/min)——除外母体用药及其他致胎儿缺氧因素;
(3)、孕妇白细胞计数>15×109/L,并出现核左移;
(4)、羊水异味——多数患者因胎膜早破就诊,患者破水后羊水依次由清亮变混浊发展为脓性,严重者出现恶臭味;
(5)、子宫压痛——炎症刺激和感染子宫肌层后的表现,需与胎盘早剥引起的子宫压痛鉴别。
除了上述提到的5条诊断标准外,还可根据C-反应蛋白、血清及羊水IL-6、病原体培养等辅助检查协助诊断,指导治疗。
绒毛膜羊膜炎的处理
处理原则:诊断明确后应立即予以广谱抗生素抗感染治疗并尽快终止妊娠。
具体处理方案
1、抗生素的使用
一般推荐氨苄西林2g或青霉素500万U静滴 Q6h,对于有厌氧菌定植者,可加用甲硝唑或奥硝唑。对特殊的病原菌感染,应根据细菌药敏培养结果用药。抗生素用药的时间根据具体血象、感染相关复查指标而定。
2、终止妊娠的方式
绒毛膜羊膜炎本身并不是剖宫产的指征,具体终止方式依产科因素而定。宫颈成熟者可行静滴催产素引产,感染严重且不具备经阴分娩者可行剖宫产术。
3、胎儿-新生儿处理
经阴分娩者在产程中应连续胎心监护,出现明显不可逆性胎儿窘迫时应尽快终止妊娠并做好新生儿娩出时复苏准备。新生儿娩出后加强监护并使用抗生素防治感染。
欢迎投稿到小编邮箱:yxj-fck@yxj.org.cn 来稿邮件主题为:【投稿】医院+科室+姓名
小编微信:dq010110